
理学療法士によるトータルコンディショニング
JR中央総武線/南北線/丸の内線
四谷駅より徒歩6分
疼痛改善 |
|---|
コンディショニング |
|---|
フィットネス |
|---|
整体 |
|---|
パーソナルトレーニング |
|---|
肩関節周囲炎(いわゆる五十肩)の痛みと可動域制限について
他ページでは【半年以上持続する肩の痛み】で悩まれていた方に対して、実際にコンディショニングを行い、その後の経過を紹介させていただいております。
よろしければ参考になさってみてください。
こちらでは肩関節の特徴的な疾患である「肩関節周囲炎」いわゆる「五十肩」について痛みや関節可動域制限と、その予後に関わる因子について紹介しています。
現在
◎夜寝ているときに肩に痛みがある -急性症状-
◎痛みで夜も眠れず、生活に支障がでている - 急性症状-
◎一ケ月以上夜間痛が継続している -急性症状-
◎なかなか可動域が改善しない(腕が上がらない)-慢性症状(拘縮期)など
肩の症状でお困りの方は参考になさってみてください。
はじめに
「肩関節周囲炎」とは加齢的退行性変性を基盤として発症する疼痛性肩関節制動症と定義されており、病態・病因は未だはっきりと確立されていません。
簡単に解説すると、肩関節周囲炎は加齢に伴う、筋肉や腱など関節を構成する組織の変性(老化)がもととなり、痛みと関節の可動制限(腕が上がらない、後ろに回らないなど)を伴う症状の総称とされています。
日本国内では「五十肩」という言葉が広く浸透しており、現在においては同義語となっています。
国外では「Frozen Shoulder(直訳すると凍結肩)」や「adhesive capsulitis(癒着性関節包炎)」というものが「五十肩」と同義語として捉えられています。
これらはすべて
✔何かしらの関節炎症によって肩関節に強い痛みが生じる。
✔次第に肩関節の可動域制限が生じていく。
✔後に、疼痛が軽減して拘縮だけが残る。
✔拘縮も経過とともに次第に改善していく
という点で共通しています。
好発年齢は40~70代と幅広く、肩関節の可動域制限を有する症例のおよそ6割が「肩関節周囲炎」と診断されています。
糖尿病・甲状腺疾患・脂質異常症などは「肩関節周囲炎」のリスクファクターとして挙げられ、またデスクワークという環境要因も発症のリスク要因として挙げられており、これらをまとめると「運動不足」に関連するものが多い印象もあります。
自然経過としては、疼痛が先行して生じ、次いで肩関節の可動域制限が進行してくる過程が標準的となっています。
臨床的には腕をあげると痛みがでるということが多く、動かす機会が減ることから徐々に可動域制限が生じる印象があります。
基本的には自然寛解する疾患と考えられていますが、文献的には疼痛、可動域制限の順で改善していくまで12か月から42か月要するとされています。
改善までの期間はかなりのばらつきがありますが、病態や病因がはっきりと確立できていないこともあり、疾患の治癒期間の違いの原因や、早期に痛み、可動域制限を改善させるための治療法なども確立していないのが現状です。
ただし、痛みのある時期からリハビリを含め可能な範囲で腕をあげたり動かすこと、リハビリにて可動域訓練を行うことで、拘縮が最小限に抑えられることから改善までの期間はより早くなると考えられます。
そのような現状ではあるものの、いくつかの論文で「痛みや関節の可動域制限」の予後に関連する論文があったため紹介します。
現在「肩関節周囲炎」「五十肩」と診断され、治療やリハビリをされている方で、特に肩関節周囲炎の症状のひとつの特徴でもある「夜間痛」がある方には是非参考にしていただきたい論文となっています。
また、現在「急性症状の夜間痛があり、治療をされている方」で、それにも関わらず痛みのでる運動範囲まで(多少無理をしてでも)積極的に動かすような治療をされている方は、疼痛のない範囲で行う運動療法の方が肩関節機能の改善が期待できるという考え方が主流となっているので注意して行ってください。
※以前は早期リハビリテーションが主流であったため、現在とは真逆の考えとなっています。
それではいくつかの論文を紹介していきます。
BE FITでは施術はもちろん日常生活で注意する点や、セルフエクササイズ等指導させていただきます
⓵肩関節周囲炎による夜間痛が関節可動域の予後に及ぼす影響

【はじめに、目的】
肩関節周囲炎における可動域制限(拘縮)が残りやすい動作のひとつとして、「結滞動作」が挙げられる。結滞動作の経過を追うと、最終的に健側と同じレベルまで獲得できる患者と、獲得できない患者がみられる。
本研究の目的は、肩関節周囲炎における結滞動作の予後に影響を与える因子について明らかにすることである。
【方法】
肩関節周囲炎と診断され機能面が「疾患の回復期に入り、4週間以上関節可動域の改善が得られない状態」を最終敵な状態として、運動療法(リハビリ)を施行した40名(女性26名、男性14名、年齢65,5±10.8歳)を対象として研究を行った。
「夜間痛」は発症から消失するまでの期間を週単位で記録した。
屈曲・外転・外旋可動域(動きの詳細はのちほど記載します)の改善率を算出し、
健側結滞、患側結滞動作の可動域を比較した
上記の項目を、「夜間痛が無かった群」・「夜間痛を有した群」に分け
さらに、「夜間痛が1週から4週続いた群」「夜間痛が5週以上続いた群」に分け
比較を行った。
【結果】
◎夜間痛期間と外旋改善率で負の相関を認めた。
◎夜間痛期間と結滞差は正の弱い相関を認めた
◎屈曲・外転は相関はなかった
◎外旋改善率は「夜間痛無し群」が有意に高かった。
◎結滞差の比較は有意差はなかった
◎外旋改善率の3群比較は「夜間痛無し群」と「5週以上の群」では「夜間痛無し群」が
「1-4週の群」と「5週以上群」で「1-4週の群」で有意差がみられ、
「夜間痛無し群」と「1-4週群」での有意差はなかった
【結論】
◎外旋可動域と結滞動作の予後は夜間痛が長期に及ぶほど悪影響を受けることが明確となった。
これには肩関節周囲炎による烏口上腕靭帯と腱板疎部の関節包の肥厚を指摘しており炎症による夜間痛が続くほど伸張性が落ち予後に影響すると考察された。
◎夜間痛が無い群に着目したところ、外旋は特に予後が良いことが示された。
◎肩関節周囲炎の予後においては夜間痛が4週以内の患者は予後が良いことが示された。
まとめると、外旋改善率は夜間痛が長期に及ぶほど低くなるが、この期間が4週以内に治まれば特に予後が良いという特徴が明らかになった。
以下が今回比較検討を行った動作の項目となります

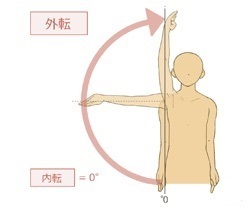
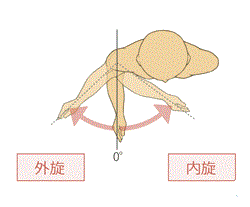
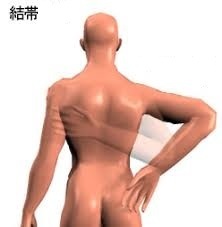
今回の研究結果では、肩関節周囲炎の特徴ともいえる急性期の「夜間痛」の期間が、その後の可動域制限(拘縮)、特に外旋可動域と結滞動作の改善に重要な要素となっていることが示されていました。
「夜間痛」の継続する期間が長くなると、それだけ改善にかかる期間も長くなってしまうことから、肩関節周囲炎発症(夜間痛発症)からどれだけ早期に痛みを改善できるかがリハビリのポイントとなります
②肩関節周囲炎患者の夜間痛改善に関連する因子

【はじめに、目的】
肩関節周囲炎の特徴的な症状として、夜間痛が挙げられる。
夜間痛とは、夜間に起こる肩の疼痛の事をあらわし、患者の睡眠を妨げることで生活の質を著しく低下させるといわれている。
夜間痛の臨床的特徴に関しては、統一された見解がないのが現状である。
本研究の目的は、初回評価時に夜間痛を有する肩関節周囲炎患者に対し、治療過程において1か月後の夜間痛の改善に関連する因子を調査することである。
【方法】
✔片側性肩関節周囲炎患者67例(男性26名、女性41名、年齢61.7±12.9歳)を対象に研究を実施。
✔両側性肩関節周囲炎、腱板断裂、石灰沈着性腱板炎と診断された症例は除外した。
✔評価項目は「性別」・「罹患期間」・「年齢」・「初回評価時の安静時痛」・「夜間痛(初回・一か月後)」・「運動時痛」・「肩関節屈曲・外転・下垂位外旋の関節可動域」とした。
◎夜間痛の有無については、「夜間就寝時に疼痛があり睡眠を妨げてしまう程度の痛みがある症例」を夜間痛有とした。
✔夜間痛に関連する因子について、初回評価時に夜間痛を有し、理学療法開始1か月後に夜間痛が残存したか否かについて調査した
【結果】
✔初回評価時に夜間痛を有した症例は32症例
✔そのうち1か月後評価において、夜間痛を有した症例は12例
◎理学療法開始1か月後の夜間痛の改善に影響があった因子は、肩関節下垂位外旋可動域であった。
【結論】
初回評価時に夜間痛を有する肩関節周囲炎患者の、理学療法開始1か月後の夜間痛の改善に対する危険因子は、肩関節下垂位外旋可動域が小さいことであった。

最初に紹介した論文では、夜間痛の期間が長くなると「外旋可動域」の回復が悪くなるという結果であったが、今回紹介した論文は、「外旋可動域の改善不良」は1か月後の夜間痛の改善に対して危険因子となるというものであった。このことから、肩関節周囲炎の初期においては、痛みのでる運動範囲での積極的な徒手療法や運動療法を避けながらも、下垂位での外旋可動域の拡大は必要であることがわかります。いたずらに治療を行うのではなく、しっかりとポイントを絞り治療を行うことが良い予後を導くということになります。
③肩関節周囲炎患者の夜間痛改善に関連する因子
横断的研究結果

こちらの研究は上の②の研究と同様の研究者・目的にて行われたものであるため、目的は省略。
【方法】
✔片側性肩関節周囲炎患者45例(男性23名、女性21名、年齢61.2±11.1歳)を対象に研究を実施。
✔評価項目は「性別」・「罹患期間」・「年齢」
「安静時痛・夜間痛の有無」・「肩関節動作時痛の程度」・「肩関節屈曲・外転・下垂位外旋の関節可動域」「結滞動作」
「肩峰骨頭間距離」「肩峰烏口突起間距離」を計測した。
◎夜間痛の有無については、「夜間就寝時に疼痛があり睡眠を妨げてしまう程度の痛みがある症例」を夜間痛有とした。
【結果】
✔夜間痛を有する症例は45例中17例であった。
✔夜間痛有り群、なし群の2群間で差が認められた項目は、動作時痛の程度、肩関節下垂位外旋、肩峰骨頭間距離、肩峰烏口突起間距離であった。
◎夜間痛に関連があった因子は「肩峰骨頭間距離」、「肩峰烏口突起間距離」であった。
【結論】
肩関節周囲炎患者の夜間痛を有する危険因子は、肩峰骨頭間距離が狭く、肩甲骨前傾位傾向であることであった。
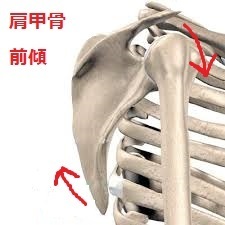
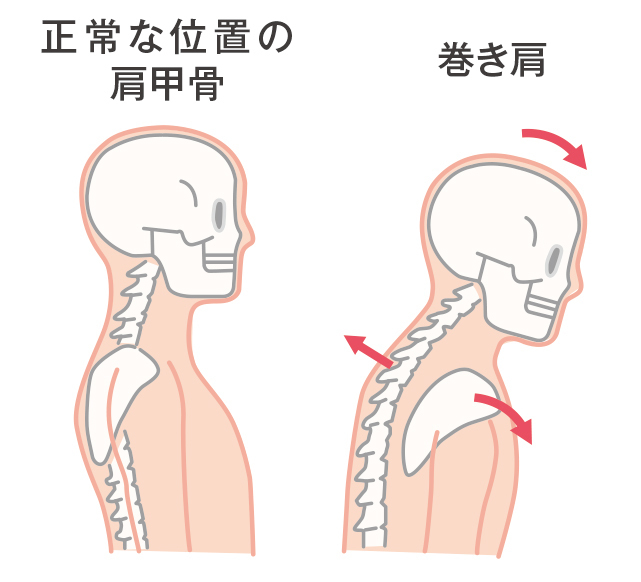
肩甲骨の前傾という動きは上記の図のとおり、肩甲骨が前方に倒れ、肩に乗りかかるようなカタチになった状態のことをいいます。この反対の動きを後傾といいますが、肩甲骨の後傾の動きは肩関節の外旋において重要な動きの要素となります。
つまりこれまでに挙げた3つの研究はすべて関連しており、「夜間痛の有無に関わる因子」として肩甲骨の前傾姿勢が関連しており、その肩甲骨の前傾姿勢は肩関節の「外旋可動域」を低下させる因子となります。肩関節の「外旋可動域の低下」は夜間痛を長引かせる危険因子となり、「4週間以上の夜間痛の持続により肩関節の可動域改善の予後が悪くなる」ということがこれらの研究結果からわかります。
最後に
肩関節周囲炎(五十肩)は加齢に伴う関節構成組織の退行性変性により起こる疾患であり、どなたでもなり得る疾患です。
病態や病因は確立されていないものの、代謝・内分泌・血液内科系の疾患やデスクワークといった環境要因がリスクファクターとして挙げられていることから、「運動不足」は疾患発生の要因となることが考えられます。
また背中の丸まった姿勢(猫背)などの不良姿勢は、疾患発症に関わる要因なのかというところは今回の論文からはハッキリとは言えませんが、回復を遅らせる要因となることがわかります。
痛みが発生した時に、「いずれ治るだろう」と放置してしまうことも、回復を遅らせてしまう要因となります。
「夜間に眠りが妨げられるほどの痛み」がある場合には肩関節周囲炎の可能性があります。
疾患発生の4週以内に必要な可動域を確保するとともに、肩甲骨を中心とした姿勢の改善により、痛みや可動域制限などの症状をはやく回復できる可能性があります。
◎近くの病院や治療院に通っているがなかなか回復の兆しがない
◎温めるなどの電気治療や、湿布などの痛み止めのみでなかなか痛みが改善しない
など肩の痛みでお困りの方は一度ご相談ください。
